Una de las problemáticas más importantes de la Enfermedad Celíaca, es su infradiagnóstico, se sabe que el 1% de la población es celíaca, pero sólo el 10-15% de quienes padecen Celiaquía, están diagnosticados.
La enfermedad puede manifestarse a cualquier edad a partir de la incorporación del gluten a la dieta.
Por regla general los primeros síntomas aparecen ya en la infancia, edad en la que es muy importante obtener el diagnostico e instaurar el tratamiento especifico.
Si la E.C no es diagnosticada en la niñez, los síntomas pueden disminuir o desaparecer en la adolescencia y reaparecer entre la tercera y cuarta década de la vida aunque a veces no se manifiesta hasta la vejez. El comienzo de la enfermedad puede ser agudo o desencadenado por algún factor intercurrente (infección intestinal, Embarazo, gastrectomía etc.) o bien, puede ser de presentación insidiosa, lo que explica que los pacientes consulten con frecuencia por complicaciones derivadas de la Malabsorción.
Las manifestaciones varían de un paciente a otro y ninguna es especifica de la enfermedad, pues, todos traducen alteración de la MALABSORCION INTESTINAL.
La forma más frecuente de presentación en la infancia es la Clásica que se inicia con una diarrea esteatorreica manifestándose en forma de heces liquidas o pastosas amarillo-grisáceo y voluminosas (entre 200-1000 grs/día),el olor es pútrido intenso y penetrante, de aspecto espumoso y con contenido graso, suelen flotar en el agua, en ocasiones pueden padecer estreñimiento y manifestarse solo con adelgazamiento progresivo. Pocos pacientes se presentan gravemente con diarrea llevando a la deshidratación y shock (crisis celíaca)
El abdomen se encuentra distendido globuloso con meteorismo e hipotonía de los músculos abdominales.
Es también destacable la hipotonía de los glúteos y músculos proximales de los muslos (clásico aspecto en ”bolsa de tabaco”).
Además presenta anorexia marcada, vómitos, irritabilidad, disminución del tejido celular subcutáneo, es común el descenso de la curva ponderal, detención del crecimiento y desarrollo (Infantilismo intestinal de Herter) comprende talle, peso, perímetro cefálico, así como el retardo en la aparición de los centros epifisiarios de osificación y dentición con hipoplasia del esmalte dentario, siendo una señal frecuente en niños y adolescentes celíacos no tratados. Estudios demostraron que la hipoplasia del esmalte dentario estaba presente en 96% de los niños y 53%-100% de los adultos con E.C comparados con el 4% de la población
Se observó cierto retraso en la maduración neuropsíquica y lesiones carenciales sobre agregadas por hipovitaminosis. Son comunes crisis de sudor y extremidades frías.
Las alteraciones del comportamiento del celíaco son profundas, consistiendo en mal humor, insomnio e intranquilidad.
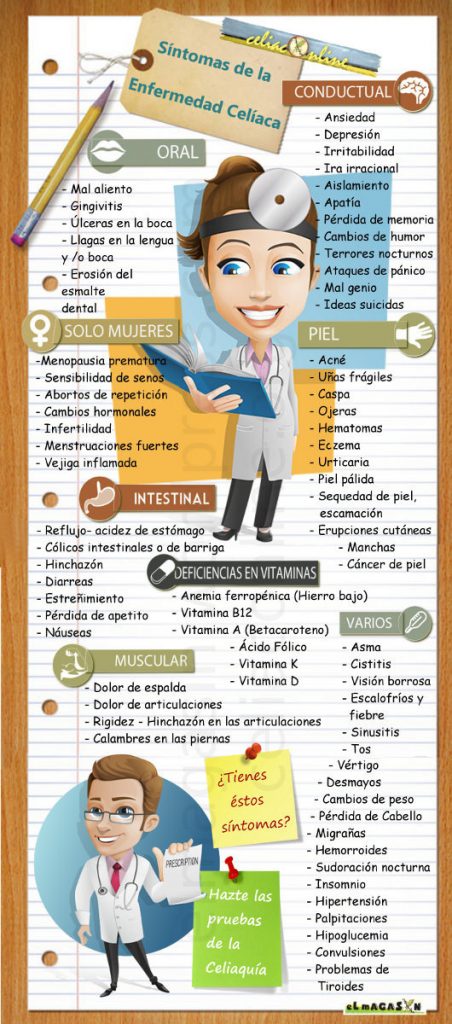
La forma No Clásica o Atípica se caracteriza porque no presenta síntomas digestivos o cuando están presentes ocupan un segundo plano,esta forma se presenta mas tradicionalmente en la edad adulta. Las manifestaciones son secundarias a la Malabsorción, los pacientes pueden presentar anemia por deficiencia de hierro refractaria a la hierroterapia oral, por malabsorción de hierro (Fe) en el duodeno, o anemia macrocítica por deficiencia en la absorción de ácido fólico en el yeyuno alto o mixta.También presentan artralgias o artritis, constipación intestinal, tetanía, adenopatías, pericarditis recurrente, retraso puberal, alteraciones en la coagulación sanguínea, además de otra muy diversa y numerosa sintomatología, como puede apreciarse en la imagen que acompaña a éstas líneas.
Las manifestaciones extradigestivas en los pacientes con E.C son secundarias a la deficiencia de los diversos componentes dietéticos por la malabsorción, los síntomas más frecuentes son derivados de la anemia, el fallo en la absorción de vitamina K puede producir diátesis hemorrágica, la malabsorción de calcio y vitamina D, determinan hipocalcemia, junto a una deficiente absorción de Magnesio (Mg+) puede producir parestesias, calambres, tetania en casos graves; la deficiencia de calcio vitamina D y la hipoproteínemia se traducen en el desarrollo de Osteomalacia y Osteoporosis con aparición de dolores óseos.
Puede haber edemas en miembros inferiores, ascítis o anasarca, debido a la hipoproteinemia.
Los pacientes con E.C no tratada de larga data, pueden presentar signos de hipopituitarismo e insuficiencia suprarrenal, como amenorrea, caída del vello sexual, alteraciones de la presión sanguínea (hipotensión o hipertensión) , debilidad, hiponatremia e hiperpigmentación.